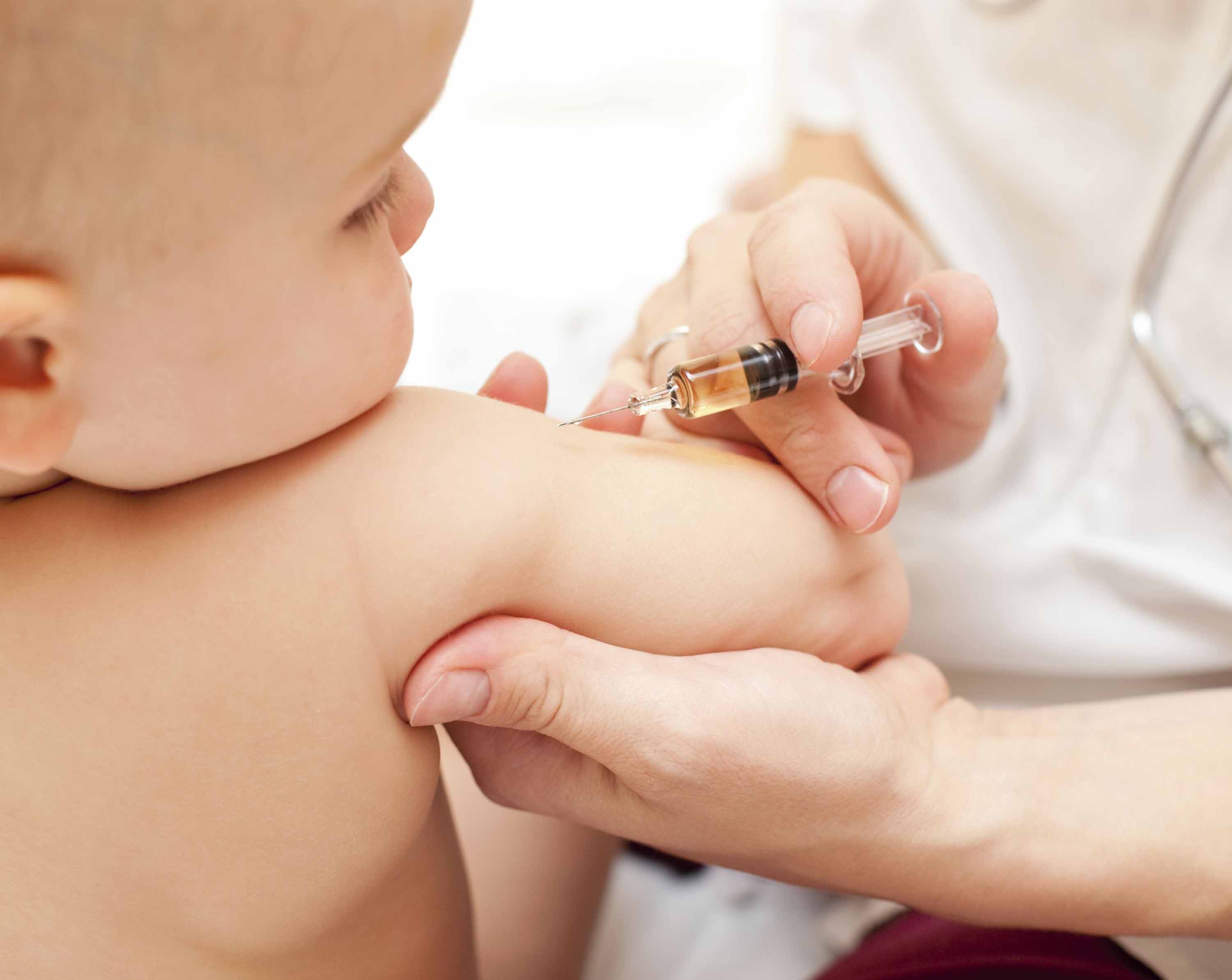
Pediatria
26 Agosto 2015
Favorire una diagnosi tempestiva e più accurata, migliorare l’approccio terapeutico, ridurre gli accessi impropri al Pronto soccorso e promuovere un uso più appropriato degli antibiotici. Sono […]
21 Luglio 2015
I pediatri di Fimp, Sip e Acp scrivono al Ministro della Salute in tema di certificati medici anche alla luce dell’ultima circolare. “La nebulosa definizione di […]
1 Giugno 2015
L’ipertensione è una delle patologie più frequenti nella seconda infanzia e nell’adolescenza, ma il problema è sottostimato per la scarsa diffusione dell’abitudine di misurare la pressione […]
13 Maggio 2015
Promuovere la salute fin dalle prime fasi della vita nella consapevolezza che si può ambire ad avere future generazioni di adulti e di anziani più sani, […]
13 Maggio 2015
È talvolta liquidato come una delle tante malattie dell’infanzia, ma il morbillo è molto più di un semplice sfogo esantematico. In base a uno studio pubblicato […]